Als Insulin-Resistenz bezeichnet man einen Zustand, bei dem der Körper signifikant mehr Insulin benötigt, um Glukose in Zielorgane, vor allem die Muskeln, zu befördern. Insulin-Resistenz ist Teil des „metabolischen Syndroms“, was letztendlich nur ein Begriff ist, der eine systematisch-metabolische Dysfunktion beschreibt. Viele wissen, dass chronisch anhaltender Stress auch dafür sorgen kann, dass wir eine solche Dysfunktion entwickeln können.
Insulin und „insulin signalling“ kurz und knapp
Insulin produziert der Körper in den ß-Zellen der Bauchspeicheldrüse. Ziel von Insulin ist, den Blutzuckerspiegel in bestimmten Bereichen zu halten – präzise: Insulin senkt den Blutzuckerspiegel. Zusammen mit Glukagon, das den Blutzuckerspiegel anhebt, reguliert es die langfristige Blutzuckerkonzentration im Blut.
Insulin macht das, in dem es über eine „Domino-Steinchen-Kaskade“ dafür sorgt, dass letztendlich Glukose in die Zellen aufgenommen wird.
Insulin dockt an den Insulin-Rezeptor – über das Insulin-Rezeptor-Substrat-1 (IRS-1) wird das Signal „weiter gegeben“ über „PI3K“ (Phosphoinositid-3-Kinase) und übertragen auf „Akt“ (auch bekannt als Protein-Kinase-B).
„Akt“ sorgt letztendlich dafür, dass der „Zentral-Schalter“ der Zelle, der „Nahrungsüberfluss“ wahrnimmt, aktiv wird: mTOR.
TOR wechselwirkt mit der DNA und sorgt für entsprechende Protein-Bildungen.
Dieser Signalweg heißt auch „anaboler Signalweg“, weil damit – wie im Buch besprochen – dafür gesorgt wird, dass intensiv Protein-Synthese betrieben wird. Der „PI3K/Akt/mTOR“-Signalweg also ist der „anabole Signalweg“.
„Akt“ sorgt nicht nur dafür, dass mTOR „aktiv“ wird, sondern auch dafür, dass ein Glukose-Transporter vom Zellinneren nach außen zum Blut hin bewegt wird.
Dieser Glukose-Transporter, auch als GLUT4 bekannt, sorgt letztendlich dafür, dass Glukose in die Zellen gelangt.
Das Gesagte hier noch einmal schematisch dargestellt:
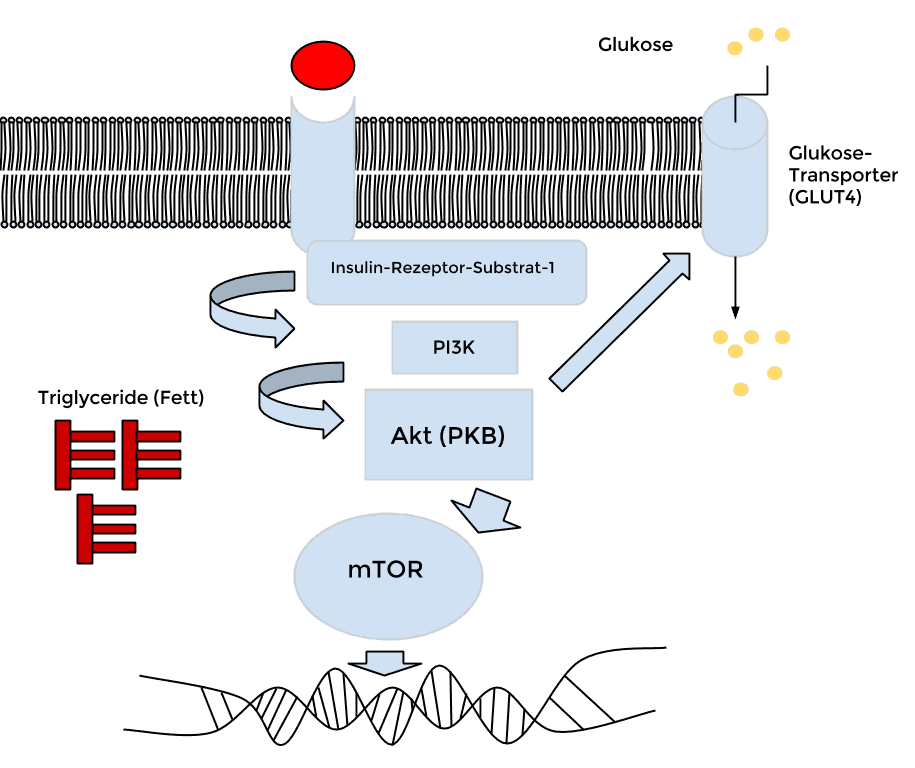
Als kleine Ergänzung: In jeder (Muskel-)Zelle finden wir – logischerweise – nicht nur „Glukose“ (gelb), sondern auch Fette (rot), links im Bild.
Der wahre Grund der Insulin-Resistenz
Aus „irgendwelchen“ (*räusper*) Gründen hat sich in die Köpfe gesetzt, dass Insulin-Resistenz dann entsteht, wenn wir zu viele Kohlenhydrate essen.
Das ist – gelinde gesagt – absoluter Schwachsinn. Das schreibst du dir bitte hinter die Ohren, weil Ernährungsexperten gibt es genug, die solche Witze erzählen.
Grund 1: Randle-Cycle
Das Mitochondrium hat zwei Möglichkeiten: Entweder es oxidiert Glukose oder es oxidiert Fettsäuren. Die Natur hat eigentlich (!) dafür gesorgt, dass beide niemals zeitgleich vor der Haustüre des Mitochondriums stehen und um Einlass bitten.
Als Beispiel: Insulin reguliert die Freisetzung von Fettsäuren aus dem Fettgewebe. Insulin hoch = keine Freisetzung. Insulin niedrig = Freisetzung. Und wir erinnern uns: Kohlenhydrat-Konsum sorgt dafür, dass Insulin freigesetzt wird und zwar so viel, dass die Verhältnisse immer gewahrt bleiben. Es geht nicht um „absolute Blockierung“ der Fettfreisetzung, sondern um relative Werte, die dafür sorgen, dass alles reguliert und in richtigen Verhältnissen abläuft.
So … Eine Eigenheit des Mitochondriums ist, dass es immer zuerst Fettsäuren oxidiert. Und diese (präferierte) Fettsäure-Oxidation sorgt dafür, dass die Kohlenhydrat-Oxidation unterbunden wird. Fettsäure-Oxidation hemmt also die Glukose-Oxidation. Das war sehr wichtig in deiner Evolution: Gibt es zu wenig zu essen oder mal keine Kohlenhydrate, dann hast du ja immer noch deinen Schwabbel. Und dann ist es wichtig, dass Glukose, also Zucker, gespart wird für wichtige Organe wie Gehirn. Macht Sinn.
Bei Gesunden ist es so, dass die Freisetzung von Insulin dazu führt, dass dem Mitochondrium keine oder sehr viel weniger freie Fettsäuren zur Verfügung stehen. Das ist super, denn jetzt können Kohlenhydrate gut und ohne Probleme oxidiert werden.
Ausnahmen gibt es nur beim Mensch: Wird die Fettmasse zu groß, dann reagiert das Fettgewebe nicht mehr auf die unterdrückende Wirkung von Insulin. Es schwimmen dann also Fettsäuren im Blut, auch dann, wenn wir sie überhaupt nicht gebrauchen können.
Diese Konkurrenz um die Oxidation von Substraten (Kohlenhydrate oder Fette) nennt man „Randle cycle“, benannt nach dem Entdecker, PJ Randle.
Grund 2: IRS-1-Hemmung
Blöd … dicke Menschen sind ja selten dick geworden dadurch, dass sie 10.000 Kalorien pro Tag gegessen haben, sondern eher deswegen, weil der Muskel nicht so gut darin ist, Fettsäuren zu oxidieren. Wenn der Muskel das nicht gut kann und wir essen trotzdem reichlich Fettsäuren, dann erzeugen wir Probleme.
Das größte Problem ist, dass wir unsere kleinen Freunde, die Mitochondrien, vollkommen überfordern. Wir bieten ihnen einfach konstant viel zu viele Fettsäuren an in Relation zu dem, was wir verarbeiten können.
Das kennst du doch auch aus dem Alltag … Dein Chef legt dir ständig Arbeit auf den Tisch, obwohl du überhaupt nicht in der Lage bist, so viel abzuarbeiten.
Diese Fettsäuren werden dann unvollständig verbrannt (= oxidiert) und lagern dort im Muskel. Und zwar meistens nicht nur als Triglycerid (das heißt „gebunden“), sondern frei.
Hier mal schematisch dargestellt …
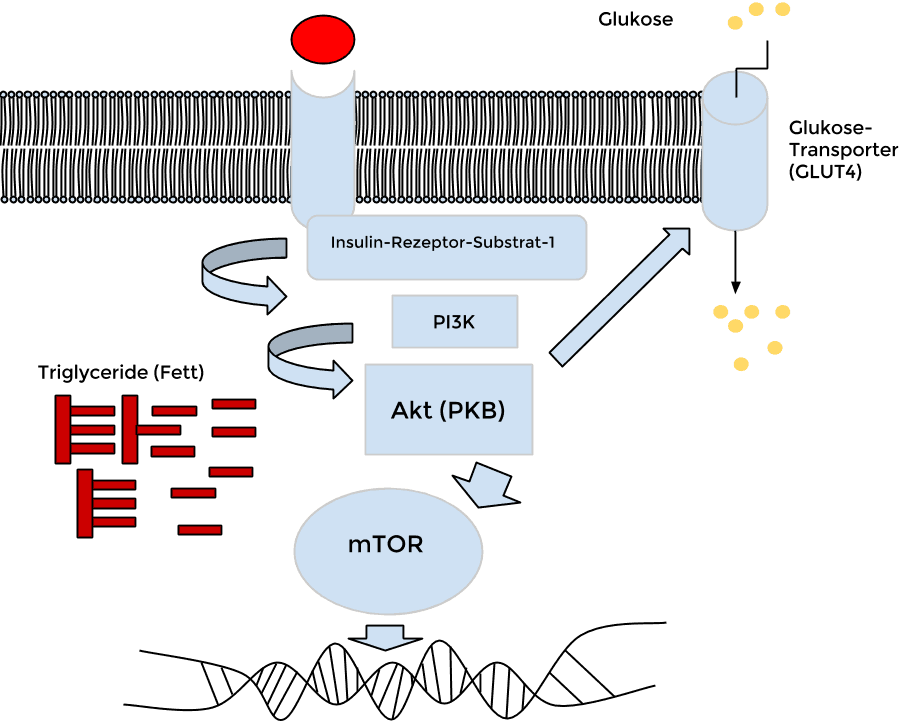
Wir finden dann zu viele Triglyceride im Muskel und vor allem auch zu viele Fettsäuren, die – wie erwähnt – nicht ordentlich oxidiert wurden.
Und diese Fettsäuren (nicht Kohlenhydrate!) hemmen das Insulin-Signal am Insulin-Rezeptor-Substrat-1 (siehe Grafik unten) – das Insulin-Signal verpufft ganz einfach im Nichts.
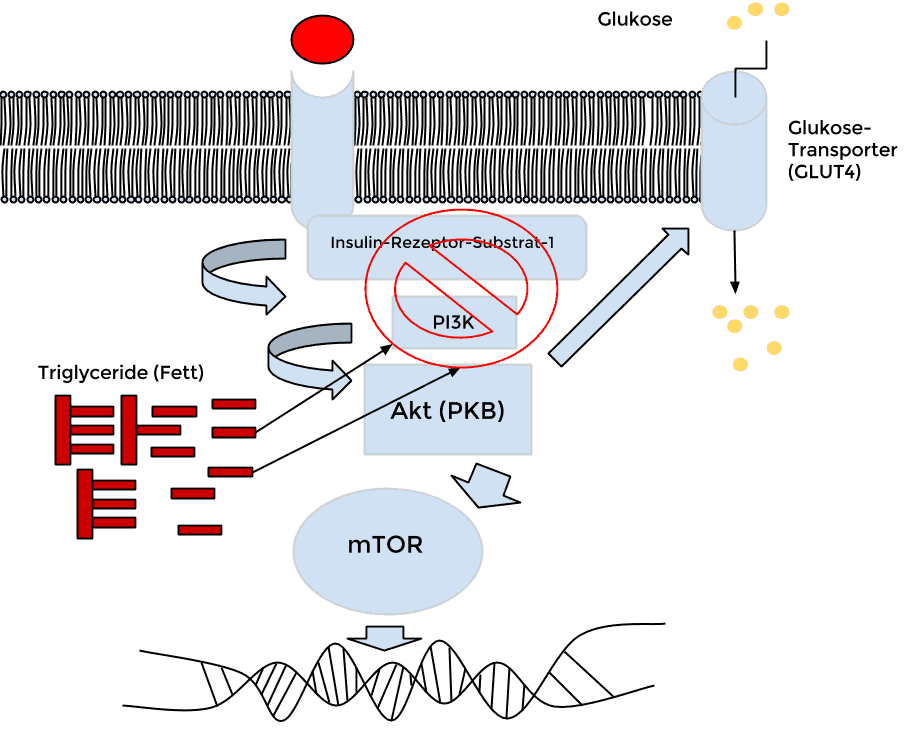
Logischerweise kann der Glukose-Transporter dann auch nicht „aktiv“ werden und die Glukose in die Zellen transportieren.
Insulin-Resistenz täglich: Stress!
Stress heißt in der Sprache der Biochemie ja nichts anderes, als dass Katecholamine (Adrenalin, Noradrenalin etc.) freigesetzt werden. Stress hattest du in der Steinzeit nicht vor dem PC als Sesselpupser, sondern als Sportler. Und da war es wichtig, dass dir vermehrt Energie-Substrate in Form von Glukose und Fettsäuren zu Verfügung stehen. Katecholamine nämlich sorgen dafür, dass der Blutzuckerspiegel ansteigt und dafür, dass das Fettgewebe Fettsäuren abgibt. Doch es kommt noch „schlimmer“ – auch im Muskel werden die Fette gespalten …
Du sorgst somit also dafür, dass deinem Mitochondrium sehr viele Fettsäuren als Energiequellen dienen können. Schau mal oben, „Randle cycle“ – das bedeutet, dass du jetzt keine Kohlenhydrate oxidieren wirst.
Wenn du in dieser Phase also Kohlenhydrate isst, dann wird das nicht oxidiert.
Hast du chronisch zu viele Stress-Hormone im Blut (das ist ja keine Seltenheit in unserer Zeit), dann kannst du eigentlich niemals Kohlenhydrate oxidieren, weil ja konstant zu viele Fettsäuren vorhanden sind … im Blut und im Muskel.
Zusammenfassung
Es wurde gezeigt, dass „klassische“ Insulin-Resistenz in erster Linie dadurch entsteht, dass zu viele Fettsäuren in den Zielorganen lagern oder im Blut schwimmen. Dies wird dadurch begünstigt, dass das Fettgewebe nicht mehr adäquat auf das Insulin-Signal reagiert, was dann passiert, wenn die Fettmasse zu groß wird.
Wir haben gelernt, dass Fettsäuren und Glukose um die Oxidation derselben konkurrieren. Fettsäuren werden präferiert oxidiert. Dieses Phänomen nennt man Randle cycle.
Stress sorgt über die Freisetzung von Katecholaminen dafür, dass viele Fettsäuren im Blut schwimmen und im Muskel als Energie-Substrat zur Verfügung stehen.

8 comments On Insulin-Resistenz und Stress
Hallo Holger!
Mit der Mitochondrien-Neubildung gebe ich Dir recht, das ist ein Faktor den man nicht außer Acht lassen sollte. Wobei das auch beim Fasten ohne Sport bzw. bei leichtem Ausdauertraining passiert.
Ich kenne zumindest keinen korrelierten Zusammenhang zwischen Belastungsintensität und mitochondrialer Neogeneserate.
Proteine sind für den Darm nicht immer das Nonplusultra. Ihre Verstoffwechselung kann stressen und ein zu basisches Milieu schaffen, was wiederum die Flora stresst und erst recht Leaky Gut fördern kann.
Zumal Proteine ebenfalls insulinogen sind und teilweise fast 50%!! der Nahrungsproteine energetisch umgesetzt werden zu Glucose! Das frisst Energie und ist eher katabol, auch wenn manche Aminosäuren anabole Effekte induzieren (Fasten-Effekt reiner Proteindiäten).
Also will man Abnehmen und halbwegsMuskelmasse erhalten –> ok. Ansonsten, warum nicht leichter verwertbare Energie zuführen und anabole Umstände schaffen? Der Körper sucht danach, nach dem Training ;-)
Warum hast Du Probleme mit Deinem Cortisol? Hast Du ein Tagesprofil (8h -12h-15h-18-24h) incl. ACTH Messung gemacht?
Dexa-Hemmtest ?
Lg!
Hey Doc,
Danke für deine Antwort!
Was verstehst du unter „Fasten“ zur Mitochondrienbildung? Analog zu IF ~16h?
Welche Menge an Carbs wäre deiner Meinung nach ausreichend nach dem Training?
Der Test zum Cortisol sollte morgen kommen, ACTH war im November bei 17 (Ref bis 13). Dexa-Hemmtest habe ich noch nie gehört, also auch noch nie gemacht.
Meine Blutwerte findest du hier: https://genetisches-maximum.de/topic/testo-booster/
VG
Hey 4D-Doc,
wobei man da aber abwägen muss zwischen Schließung des Open Windows und Verzicht der Carbs zugunsten der Mitochondrienneubildung und Vermeidung des Leaky Gut-Syndroms oder?
Bisher war mein Kompromiss immer, dass ich zumindest auf Carbs direkt nach dem Training verzichtet habe. Jetzt hat sich allerdings herausgestellt, dass ich Probleme mit zu wenig Cortisol habe. Daher bin ich am überlegen nicht wieder Carbs PWO zu mir zu nehmen.
VG
Holger
Hallo,
ich habe auch mit keinem Wort erwähnt, dass man nach Sport eine schlechtere Insulin-Sensitivität erwarten muss …
Ganz im Gegenteil.
Ich habe hier viel mehr ein grundlegendes Phänomen erörtert. Und wie DOC das so schön ergänzt hat … es ist wie immer nur ein „Ausschnitt“, keine „all or nothing“ End-Erklärung für alles.
LG, Chris
Dann habe ich das falsch interpretiert.
Das heißt Kohlenhydrate werden nur nicht zur Energiegewinnung eingesetzt,
eingelagert aber schon.
Oliver, schau mal bitte im Forum! :-) Da habe ich das ein bisschen erklärt.
Liebe Grüße,
Chris
Servus,
ich denke das ist, wie alles, nicht pauschalierbar. Wir haben hier zwar exzellente Erklärungsmodelle die uns sehr viel nützen, aber dürfen nicht vergessen dass es zahlreiche! Variable gibt, die diese Systeme ebenfalls beeinflussen (Genetik, Lifestyle, Mikronährstoffe, Pflanzenstoffe, Toxine, Immunsystem usw. usf.)
Muskelzellen oxidieren je nach Fasertyp nicht jedes Substrat mit der gleichen Präferenz. Es kommt ja nur zu Verschiebungen, nicht aber zu einem „0 oder 100 Prinzip“.
Bei Schnellkraft-Sportarten ebenso wie nach längeren Ausdauereinheiten ist eine gute Glucoseversorgung auch nach dem Training uU emiment wichtig.
Die Aktivität der Glykogensynthase ist vor allem nach längeren Sporteinheiten generell sehr hoch. Wir können hier mit einer raschen Glukosezufuhr also eine schnelle Wiederaufladung der Speicher erzielen.
Dies ist insofern entscheidend, als dass der Körper dazu ein natürliches bestreben hat und beim Ausbleiben adäquater KH-Mengen und somit fehlender Insulinreaktion die Stresshormone hoch bleiben, was zu einem vermehrten Abbau von Muskelprotein zur Gluconeogenese führt und damit die Regeneration verzögert.
Dieses „Open Window“ ist gleichzeitig auch kritisch für das Immunsystem:
eine gute Glucoseversorgung bremst eine zu starken Stressreaktion und wirkt schützend auf das Immunsystem, da die Aktivität der NK-Zellen und Neutrophilen unterstützt wird.
Dadurch sinkt die Infektanfälligkeit.
Natürlich hängt dies aber auch wieder von der generellen Schlagkraft des Immunsystems ab: je kompetenter (hohes Vitamin D, gute Versorgung mit allen Vitaminen und Mineralien, Genetik, Hormonstatus usw.) desto eher kann man sich hier erlauben, auf Glucose zu verzichten.
Im Endeffekt hilft im Einzelfall experimentieren und messen.
Nur sollte man sich nicht blenden lassen: auch wenn es viele Athleten gibt, die sehr gute oder sogar Höchstleistungen KH-Arm und mit KH-armem Training erreichen, die große Mehrzahl!! auch der besten Athleten der Welt nutzt hohe Mengen an Carbs sowohl im Training wie im Wettkampf.
So einfach ist das also leider nicht :-)
Moin Chris,
wenn ich das jetzt richtig verstanden habe, ist es völlig sinnfrei nach dem Training Kohlenhydrate zuzuführen, diese würden gar nicht verstoffwechselt. Ist das richtig? Falls ja, was passiert dann mit den Kohlenhydraten?
Gruß
Oliver